腹部大動脈瘤について (第14版) 2019年4月22日
開腹手術の併存疾患数と手術成績
血管外科 古屋隆俊
手術方法
手術は腹部を切開し動脈瘤を十分に剥離します。動脈瘤の上下の正常部を遮断して動脈瘤を切開し、瘤の中に人工血管(ポリエステル製)を移植します。人工血管を動脈瘤壁で包み込み、腹部を三重に縫合して手術を終わります。
手術時間・出血量・輸血率
当院の緊急手術を含めた非破裂瘤 899例の平均手術時間は 215分、平均出血量は 483ccですが、肥満の程度、腹部内部の癒着、動脈瘤の数と範囲、動脈の粥状変化("おから"のような脂肪沈着し脆い状態)や石灰化(骨のように硬い部分)の程度により異なります。2000年以降の 723例の平均出血量は 478mlで、1000mlを超える出血は 37例 (5.1%)、周術期の輸血例は 48例 (6.6%)でした。
当院では通常の動脈瘤では出血が少なく輸血をしないので、術前の自己血貯血(出血に備え、予め自分の血液を400〜800ml採取しておくこと。貧血患者にはできない、費用がかかる、細菌汚染の可能性などの問題も指摘されている)や術中血液回収装置は原則使用しておりませんが、炎症性動脈瘤や多発性動脈瘤など出血量が多いと予想される症例では、術中血液回収装置 (=Cell Saver) を準備して輸血を回避するよう努めています (Cell Saver使用は、899例中96例、10.7%)。
術中写真のお願い
当院では患者さんおよびその家族への禁煙始動の徹底を図るため、術中写真を撮ることをお願いしています。手術直後に、患者さんのご家族に術中写真を見せて手術の説明すると、初めて見る動脈瘤の内側の様子にびっくりされます。説明を聞いている、おそらくは喫煙しているだろう患者さんのご家族(特に息子さんやお孫さん)に、如何に喫煙が動脈を「ボロボロ」にするかを示すことで、次世代の方々に禁煙の重要性を認識して頂いて、動脈瘤発症の予防をして頂きたいと考えております。ぜひ、ご協力をお願い致します。
術後合併症
術後合併症には血管疾患特有なものと全身性のものとあります。血管疾患特有なものとして動脈の石灰化や粥腫により、遮断や吻合(人工血管を大動脈に縫いつけること)時に血管壁が壊れて下肢の動脈が閉塞することや、血が止まりにくく出血することがあり、これらが起きた場合は再手術を行います。また動脈瘤術後に大腸の血行が悪くなり大腸壊死となった場合は大腸を切除して人工肛門を造ります。これは動脈瘤破裂や急性心筋梗塞などの大出血時やショック時に起こりますが、通常の手術では起こりません。
術後全身合併症として肺炎、心筋梗塞、脳梗塞、腎不全、肝不全、対麻痺等があります。心筋梗塞や脳梗塞が発症すると重篤で命取りとなることもあります。呼吸不全が長引くと気管切開や人工呼吸器管理を要し、腎不全となれば透析を行うこともあります(一時透析は767例中3例(0.4%)、永久透析は0例)。
対麻痺とは両下肢の運動麻痺と知覚麻痺、膀胱直腸障害を起こす病態です(交通事故などで車椅子になるのと同様)。大動脈から背中側に枝が出ていて脊髄を一部栄養していますが、大動脈瘤手術中にこれらの動脈は出血を起こすため止血します。脊髄の重要な栄養血管は通常、横隔膜レベルの大動脈から出るのですが、ごく稀に大動脈瘤からの血管が重要である場合があります。報告例では約600例に1例、対麻痺が発症すると言われていますが、当院も残念ながら最近初めて経験(下肢運動機能は改善、膀胱直腸障害残存)し、頻度としては899例中 1例 (0.11%)でした。破裂瘤では172例中 1例(0.58%)に発症しています。
血管の病気は全身病なので手術の部位だけが悪いわけではなく、心臓や脳の血管も同様に動脈硬化があると考えて間違いありません。動脈瘤は高齢者で喫煙歴が長い方が多く、合併症をできるだけ少なくするためにも、手術を受ける方は禁煙を守っていただいています。
術後経過
術後の疼痛コントロールのために、手術前に麻酔科医師により、背中に硬膜外麻酔の細いカテーテルが挿入されます。術後4-5日間はこのカテーテルより持続的に鎮痛剤を注入するので、大きな手術の割には痛みが和らいでいます。術後1日で立位・歩行が可能で、肺炎・筋力低下・床ずれ予防のために早期に頑張って歩いて頂きます。腹部の創は3重に縫いますので早く離床しても心配ありません。通常3-4日で排ガスがあり、3-4日目から食事が始まります。
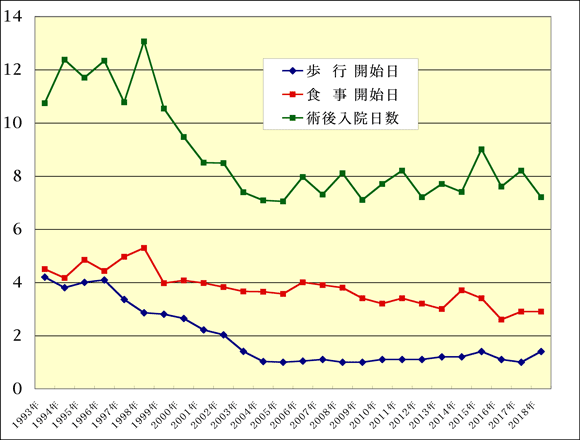
過去26年間に手術した緊急手術を除いた864例の患者さんは、86.5% (737/852) が10日以内に、95.9% (817/852) が 2週間以内に退院し、術後平均 8.4日で97.5% (822/852)の患者さんが自宅に帰っています。2000年より腹部大動脈瘤手術にクリニカルパスを採用してからは、721例の平均術後入院日数は 7.8日と、「1週間で自宅に退院」が標準となっています (図3)。
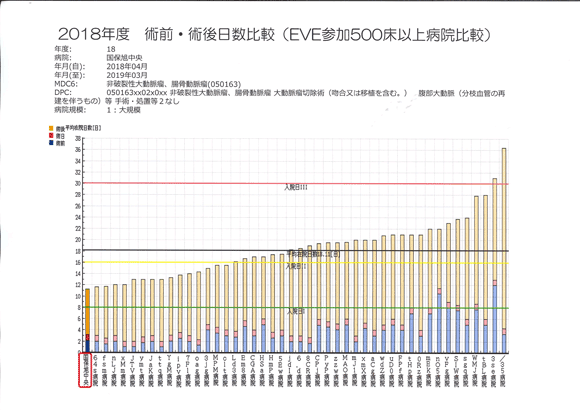
2018年度のDPCデータを用いた全国103の病院 (EVE参加病院、年間10例以上の症例数)の比較でも、術前も含む入院日数は11.2日(術後は8.0日)と全国でも少なくなっています (図2)。
- 図 2 術前・術後日数比較(500床以上)
- 図 3 AAA 手術、770 例の平均術後経過
術後の不穏
大動脈瘤は高齢者に多く、入院という環境変化や手術・全身麻酔という一大事件の体験から、術後一時的におかしな言動(幻覚、幻聴)や 、暴れたり(不穏)することが、約40%の方にみられます。これはいわゆる「ぼけ」ではなく、環境の変化や点滴による不自由さ、家族と離れたことの寂しさが関係するようで、ほぼ1週間以内に改善します。術後4-5日目に早めに退院して自宅に戻ってすぐ良くなる場合もあるので、心配せずにリハビリを進めて下さい。
退院後の注意
術後は6-12ヶ月ごとに通院していただきます。動脈瘤は全身疾患なので、その他の部位に新たな瘤ができることもあり、外来の超音波検査で人工血管を観察していきます。普段は禁煙を守り、近くの医院で血圧等を管理してください。禁煙を守れず、後日心筋梗塞になった方や下肢動脈の閉塞になった方も残念ながら多いです。日常生活は問題なくできますが、風邪や怪我の時は近くの病院を受診して、抗生剤を飲むなり、きちんと治療をして下さい。人工血管は一旦感染すると再手術を要したり、命に関わる重篤な状態になることがあります。発熱、腹痛、吐血 (口から血を吐くこと)、下血 (コールタールのような黒や赤黒い血液が便としてでること) があるときは、動脈瘤手術の合併症の可能性もありますので、すぐ当院の救急外来を受診して下さい。
その他の後遺症としては、腹壁瘢痕ヘルニアがあります。成因のところで述べたように、動脈瘤は全身の弾性繊維や膠原繊維がもろくなる病気なので、腹壁の繊維組織ももろく、限局的に創がふくらんでしまうことがあります。また動脈瘤は高齢者に多いためか、術中または術後経過観察中に悪性疾患や、胸部大動脈瘤など、他の部位の動脈瘤が見つかる患者さんも増えて来ました。症状が無くても、胃内視鏡や人間ドックなどで病気の早期発見に務めることが重要であります。