早期大腸がんと早期胃がんにおける最新の内視鏡(大腸カメラ、胃カメラ)NBI検査とESD治療について(窪田学)
消化器内科部長 窪田 学
日本消化器内視鏡学会 指導医
日本消化器内視鏡学会関東支部評議員
2014年度がん死亡で多い部位は順に、女性では1位が大腸、2位が肺、3位が胃で、男性では1位が肺、2位が胃、3位が大腸です。(人口動態統計によるがん死亡データー)
ピロリ菌感染率の低下から将来的に胃がんは減少すると予想されておりますが、食生活の欧米化により大腸がんは今後も増加傾向にあると言われています。
大腸がんのステージⅠ(早期がんの状態)の5年生存率(5年後に生存している人の割合)は90%程度ですがステージⅣ(進行がんで転移している状態)になると15%程度となります。胃がんの場合はステージⅠの5年生存率は大腸がんと同程度ですが、ステージⅣになると10%未満に低下します。いかに早期に発見するかが重要であり、ステージⅠでもごく初期の上皮内がん(粘膜内がん)の段階(胃がんの場合ステージⅠA、大腸がんの場合ステージ0)で発見されればほぼ完治が望めます。この場合全身麻酔の手術ではなく、静脈麻酔の内視鏡による治療、ESD内視鏡的粘膜下層剥離(Endoscopic Submucosal Dissection)が行われます。通常は術前にまずNBI(narrow band imaging)拡大内視鏡で精密検査をします。波長の短い青色光と緑色光のみで拡大観察すると、顕微鏡でみる病理組織像に近い細胞の形態や異常な血管像を認識することができ、癌かそうでないか生検しなくても観察しただけで判別が可能となります。(詳しくは中外医学社出版:成書 上部消化管内視鏡スキルアップノート参照。責任編者 藤代光弘、小田一郎;分担執筆者 窪田学など)
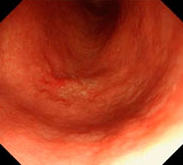
通常光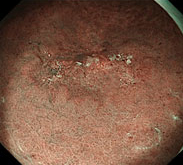
NBI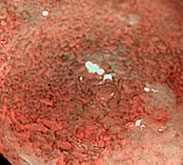
NBI拡大鏡
NBI精密検査で、胃がんの場合は主にがんの範囲(広がり具合)と種類を、大腸がんの場合は深達度(がんの根の張り具合)を診断し、他の情報と加えてESD治療に適する病変か判断いたします。
実際のESDの手技ですが、小さいナイフ(電気メス)を内視鏡の先端から出して粘膜下層を切除し病変を摘出します(図参照)。
ESDは粘膜下層をしっかりと切除することが可能なため、摘出したがんの病理組織がある基準をみたせば粘膜内がんだけではなく、粘膜下層に浅く浸潤したがん(胃がんの場合は0.5mm未満、大腸がんの場合1mm未満まで)も根治となりえます。
大腸ESDは高度な手技のため治療可能な病院が全国的に限定されており、当院は大腸ESD治療可能な病院として厚生労働省から認定を受けているのが特色です。
ESD時に使用するナイフは先端にセラミックのボールチップのついたナイフや、ハサミ型のナイフなど色々な種類がありますが、全国のがん専門病院や大学病院、主要な大規模病院で一般的に汎用されている尖端系ナイフ(写真参照)も大腸ESDに導入しております。
また胃のESDにおいても今後マーキング器材の高騰などの理由により、マーキングから切開剥離まで1本で完遂できるこの尖端系ナイフが脚光を浴びています。
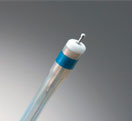
尖端系ナイフを用いたESD手技
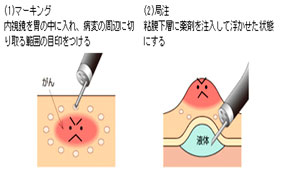
オリンパス おなか健康ドットコムより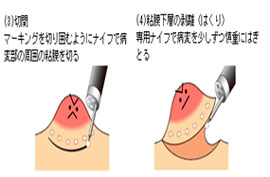
オリンパス おなか健康ドットコムより